Головная боль и отек лица. Боль в висках и/или в области лба, глаза или над глазом
- Головная боль и отек лица. Боль в висках и/или в области лба, глаза или над глазом
- Отеки при мигрени. Лицевая мигрень
- Односторонний отек лица: причины.
- Отек лица и заложенность носа. Определение болезни. Причины заболевания
- Опухают верхние веки и болит голова. Клинические формы
- Отек лица неврология. Почему после алкоголя опухает лицо
- Болят кости лица под глазами. Симптомы лицевой боли
Головная боль и отек лица. Боль в висках и/или в области лба, глаза или над глазом
— Тут разговор, скорее всего, будет идти о пульсирующей, тяжелой ноющей боли, которую относят к мигренозной или мигренеподобной боли (в зависимости от интенсивности, ее протяженности во времени и причин появления). Сопутствующими симптомами могут стать: тошнота, рвота, гиперчувствительность к свету, звукам и запахам.

В чем дело? Мигрень — это приступообразная периодически возникающая головная боль, которая сопровождается различными неврологическими и вегетативными симптомами. Страдают чаще женщины детородного возраста.
Развитие мигрени обусловлено совокупностью факторов окружающей среды и генетики. Приблизительно две трети случаев мигрени имеют семейный характер.
Применение лекарственных препаратов с целью предупреждения приступов мигрени показано только при частых (2 и более в месяц) и тяжелых приступах. Длительность лечения составляет в большинстве случаев несколько месяцев.
Рекомендую:
- избегать эмоционального и физического перенапряжения и голода;
- выяснить, какие продукты вызывают приступ (обычно это продукты с высоким содержанием биогенных аминов (шоколад, сыр, красное вино, грецкие орехи, шпинат, сельдерей, печень, тунец);
- вести здоровый образ жизни;
- научиться медитации, методам релаксации и биологической обратной связи.
Реже встречается пучковая (кластерная) головная боль. Она характеризуется приступами сильной сверлящей или жгучей односторонней боли, чаще в области глаза или за глазом, но может локализоваться периорбитально или в височной области, распространяться на щеку, мягкое небо, нижнюю челюсть, ухо или шею. Приступы начинаются в одно и то же время суток, чаще всего ночью, и возникают сериями. У мужчин бывают в несколько раз чаще, чем у женщин.
Характерна наследственная предрасположенность. На стороне боли слезотечение, покраснение глаза, заложенность носа, сужение зрачка, потливость лба или лица, отек века.
Отеки при мигрени. Лицевая мигрень
Чаще всего от лицевой мигрени страдают люди среднего возраста, начиная от 30 и заканчивая 60-ю годами. В большинстве случаев боль появляется в области нижней челюсти, а также в области шеи, иногда переходит на область вокруг глаз или в верхнюю челюсть. Боль является очень глубокой, неприятно ноющей, пульсирующей и периодически невыносимой. На этом фоне проявляется кинжальная боль, приступы которой могут повторяться до нескольких раз в неделю. Продолжительность приступа, который имеет мигрень лица, составляет от пары минут до пары часов, все зависит от многочисленных факторов.
Явления
В процессе мигрени лица в организме происходит ряд явлений:
- Болезненность пальпации сонной артерии;
- Усиление пульсации артерии;
- Отечность мягких тканей;
- Возникновение пульсирующей боли в той же части головы.
Обычно основным фактором, вызвавшим заболевание, является травма зубов. Болезненность сонной артерии отмечается больными, которые страдают от других разновидностей мигрени. Такой же болезненной является их артерия на стороне, на которой появляется боль.
Когда нужно обратиться к врачу
Лицевая мигрень – это явление, при котором обязательно нужно обратиться к врачу, но некоторые виды болей свидетельствуют не о мигрени, а о наличии более серьезных недугов, поэтому медицинская помощь нужна в следующих случаях.
- Головные боли возникают внезапно и протекают очень болезненно;
- Боли связаны с ригидностью затылочных мышц;
- Неприятные ощущения могут сопровождаться лихорадкой, судорогами, спутанностью сознания;
- Постоянные боли у людей, которые ранее не жаловались на подобные явления.
Лицевая мигрень может сопровождаться различными болями в различных участках лица – щеки, челюсти, рот, глаза. Каждый из видов мигрени имеет свои симптомы и сопровождается своими сложностями протекания.
Причины
Есть несколько основных факторов, которые могут провоцировать проявление мигрени:
- Чрезмерное употребление алкоголя;
- Изменение погодных условий – температура, влажность;
- Прием продуктов с высоким содержанием кофеина;
- Яркий свет;
- Продукты с консервантами;
- Наличие гормональных изменений;
- Голод;
- Стресс;
- Парфюмерия;
- Недостаток сна и отдыха.
Для того чтобы устранить боли, необходимо убрать все провоцирующие факторы, и скорее всего, болевые ощущения прекратятся. При продолжении болей рекомендуется обратиться к врачу.
Односторонний отек лица: причины.
Отек – это внутритканевое накопление жидкости, приводящее к увеличению размеров частей тела. Наиболее часто отеки возникают при кардиальных заболеваниях, аллергических реакциях, патологиях почек, венозной недостаточности. По локализации могут быть генерализованными и локализованными (отек лица, ног, рук, гениталий и пр.). Минимальный диагностический объем включает физикальный осмотр, выполнение Rg грудной клетки, ЭКГ, УЗИ (сердца, печени, почек, вен конечностей), аллергопроб, лабораторных исследований (ОАМ, электролиты, протеинограмма и др.). Лечение направлено на ликвидацию выявленной причины отеков.
Классификация
Жидкость может скапливаться как в мягких тканях, так и в полостях организма. В соответствии с этим выделяют:
- отек подкожной клетчатки;
- водянку (гидроперикард, гидроторакс , асцит );
- анасарку .
С учетом распространенности отеки делятся на системные (например, ангионевротический отек, микседема ) и местные ( лица , конечностей, век , губ , половых органов). По своему характеру подкожные отеки могут быть мягкими (при надавливании на кожу остается «ямка») и плотными (при надавливании следов не остается).
Распространенной классификацией отеков является их деление в зависимости от причинного фактора. Практическое значение имеет выделение следующих клинических форм отека:
- почечные;
- сердечные;
- венозные;
- лимфостатические;
- аллергические;
- белковые («голодные»);
- отеки внутренних органов – отек легких , отек мозга.
Причины
Выход интерстициальной жидкости в окружающие ткани может быть обусловлен различными механизмами: венозной или лимфатической обструкцией, увеличением проницаемости капилляров в связи с воспалением, уменьшением онкотического давления плазмы в результате гипопротеинемии и др. При отеке наблюдается выраженная гипергидратация межклеточных пространств на фоне нарушения водно-электролитного равновесия внутри клеток. К наиболее распространенным причинам отеков относятся:
- Венозная недостаточность : варикоз, тромбозы глубоких вен , посттромбофлебитическая болезнь.
- Кардиальная патология: ХСН, легочная гипертензия , рестриктивная кардиомиопатия.
- Болезни почек: нефротический синдром , гломерулонефрит, амилоидоз почек.
- Болезни лимфатической системы: лимфедема , лимфангиэктазия.
- Заболевания органов пищеварения: целиакия, цирроз печени , хронический панкреатит, белковое голодание.
- Аллергия: отек Квинке , поллиноз, реакция на укус насекомых.
- Эндокринные нарушения: микседема, предменструальный синдром .
- Авитаминозы: бери-бери .
Отек лица и заложенность носа. Определение болезни. Причины заболевания
Острый ринит (насморк) — это заболевание, характеризующееся отёком и воспалением слизистой носоглотки и носовых ходов. Начинается с заложенности носа и появления отделяемого из носовых ходов. Позже, н а 2-3 день болезни, присоединяется подкашливание .
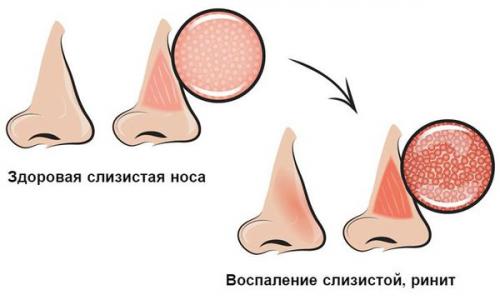
Распространённость острого ринита среди взрослого населения составляет более 45 %, среди детей младшего возраста — порядка 90 % .
Чаще всего данное заболевание встречается у детей 3-7 лет и пожилых людей. В обоих случаях частота заболеваемости связана с несовершенной работой иммунной системы в этом возрасте. Кроме того, на частоту заболеваемости влияет наличие сопутствующей хронической патологии, прежде всего, воспалительного характера .
Наиболее частая причина острого ринита — попадание микроорганизмов на слизистую носовых ходов (бактерий, вирусов и др.) .
К вирусным причинам относится воздействие аденовирусной, гриппозной , парагриппозной инфекции, репираторно-синцитиального вируса, риновируса, пикорнавируса и реовируса .
К бактериальным причинам острого воспаления относится пневмококковая и стрептококковая инфекция, а также воздействие гемофильной палочки. Причинами хронического ринита является клебсиелла, эпидермальный и золотистый стафилококк.
При иммунодефицитных состояниях возбудителями ринита могут стать грибковые или бактериально-грибковые инфекции .
Кроме того, острый ринит может иметь аллергическую природу . При этом воспаление и отёк возникают в ответ на раздражитель, который организм воспринимает как аллерген. В таком случае в основе механизма развития острого ринита лежит взаимодействие слизистой носоглотки с особыми соединениями — так называемыми циркулирующими иммунными комплексами. Они повреждают слизистую, тем самым вызывая воспалительную реакцию, как компенсаторный механизм.
Похожий процесс приводит к развитию острых ринитов в результате взаимодействия слизистой носоглотки с агрессивными агентами , такими как различные химические соединения, в том числе в виде аэрозоля или мелкодисперсной пыли.
Помимо этого, развитие острого ринита возможно при механическом повреждении слизистой носоглотки. В ответ на травму возникает воспалительный процесс, как механизм компенсации. С его помощью организм пытается ускорить процесс регенерации и восстановить повреждённые ткани.
Опухают верхние веки и болит голова. Клинические формы
Себорейный блефарит (синоним «чешуйчатый блефарит») — сочетается, как правило, с себорейным дерматитом бровей, кожи головы, заушных областей. Чешуйчатый блефарит проявляется покраснением и выраженным утолщением краев век с образованием плотно прикрепленных к коже чешуек, с локализацией между ресницами. При их удалении кожа не кровоточит и остается неповрежденной. Также можно увидеть желтоватые корочки (засохшее отделяемое сальных желез) по краям век можно. По мере прогрессирования припухлость краев век увеличивается, появляется слезотечение. Себорейный блефарит при длительном течении часто сопровождается частичным выпадением ресниц (алопецией), может в дальнейшем сформироваться выворот века.
Язвенный блефарит . Для него характерно наличие гнойного воспалительного процесса в волосяных мешочках ресниц с образованием гнойных корочек, после снятии которых появляются кровоточащие с гнойным налетом язвочки, на месте которых впоследствии образуются рубцы. Поскольку в патологический процесс вовлекаются волосяные мешочки, отмечается обильное выпадение ресницы вплоть до полного их отсутствия ( мадароз ). Формирующиеся рубцовые изменения часто приводят приводить к деформации век и неправильному росту ресниц.
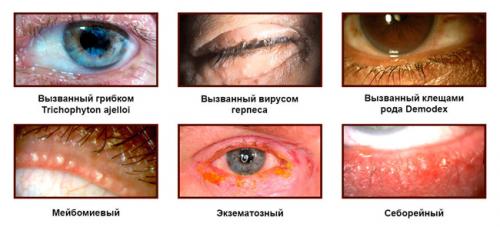
Формы блефарита
Демодекозный блефарит — обусловлен поражении век членистоногими (клещом Demodex). Эти микроскопические клещи обитают на коже у здоровых людей и практически всегда выявляются у пожилых людей. Как правило, у здоровых людей существует симбиоз между хозяином и клещами и при таких условиях клинически клещевая инвазия не манифестирует, а расценивается как бессимптомное носительство. На тяжесть заболевания влияет численность клещей. Так, нормой считается нахождение на ресницах до 4 особей. Проявляется демодекозный блефарит сильным зудом после сна, позже появляется липкое отделяемое и развивается выраженное воспаление верхнего века глаза и нижнего века, которые становятся покрасневшими и утолщенными. Частички клеток и секрет сальных желез и образуют у основания ресниц «воротничок». Высохшее отделяемое в виде чешуек скапливается между ресницами. При микроскопическом исследовании у корня удаленных ресниц обнаруживаются клещи.
Аллергический блефарит . Обычно проявляется сочетанно с аллергическим воспалением конъюнктивы. Больного беспокоят резко выраженный отек век, зуд, резь в глазах, слизистое отделяемое. Обычно аллергический процесс проявляется на обеих глазах. При этом часто возникает светобоязнь , синдром сухого глаза , обильное слезотечение.
Отек лица неврология. Почему после алкоголя опухает лицо
Прием алкогольных напитков, даже в умеренном количестве, – это достаточно большая нагрузка на почки, печень и сердечнососудистую систему. Это своего рода интоксикация организма, при которой происходит сбой многих обменных процессов и жизненно важных функций. Почему после алкоголя опухает лицо? Потому что нарушается течение практически всех процессов в организме, особенно мочевыделительной и сосудистой систем, страдает кислотно-щелочной баланс, ионное равновесие, начинается значительное обезвоживание организма, на что тот реагирует усиленным накоплением жидкости в тканях.
Борьба с опухлостью лица после приема спиртных напитков будет безуспешной без устранения главной причины отечности – регулярного употребления алкоголя.
Опухлость лица и другие локальные отеки, вызванные воздействием этилового спирта в разных концентрациях, могут быть нивелированы после восстановления функциональной способности всех основных систем организма, нормализации нарушенных процессов обмена веществ.
Опухшее лицо характерно практически для всех пациентов, которые на протяжении длительного времени постоянно принимают алкогольные напитки. Это связано с функциональными расстройствами почечной микроциркуляции, сбоями электролитного и протеинового обменов, затруднениями в работе печени. Такая отечность обычно спадает только через 10-12 суток после прекращения приема алкоголя. У хронических алкоголиков, у которых стаж злоупотребления спиртными напитками составляет несколько лет, опухшее лицо может остаться на всю жизнь.
Вообще, при правильном адекватном подходе нужно не просто избавиться от симптома отечности лица, а восстановить в первую очередь те нарушения обменных процессов и баланса электролитов, которые были спровоцированы длительным употреблением спиртных напитков.
Абсолютный отказ от алкоголя, нормализация питания и полноценного сна, восполнение утраченных организмом витаминов, микроэлементов, аминокислот – вот главные аспекты борьбы с абстинентным синдромом, характерной особенностью которого является опухшее лицо.
Источник: https://shkola-krasoty.com/stati/prichiny-oteka-lica-u-vzroslyh-simptomy-oteka-kvinke
Болят кости лица под глазами. Симптомы лицевой боли
Как показывает врачебная практика, боль чаще всего поражает одну половину лица. По состоянию пациента и его жалобам не всегда сразу удается распознать проблему. Симптоматика болей настолько обширна и многогранна, что может поставить в тупик даже опытного специалиста. Однако по ряду болезненных проявлений получается мгновенно диагностировать заболевание, а вот некоторые случаи требуют тщательного изучения и дополнительного обследования.
Распространенные симптомы лицевой боли:
- повышенное напряжение мышц;
- припухлости на лице;
- увеличение температуры до 38 С;
- кровоподтеки;
- выделения из ушей;
- зуд, покраснение кожного покрова;
- слезотечение или сухость глаз;
- непроходящий насморк;
- увеличение или сужение глазной щели;
- нервный тик;
- ассиметрия лица при выражении эмоций;
- нарушения вкусовых ощущений.
При аллергических проявлениях также наблюдается затруднение дыхания.
Боль в лицевом нерве иногда протекает при высыпаниях герпеса, болезненностью за ухом. Невралгию тройничного нерва описывают приступообразными, колющими, простреливающими, двухминутными болями. Синдром иррадиирует в шею, ухо, зубы, указательный палец.
Мигрени присущи сильные, «сверлящие» боли продолжительностью до 36 часов. Перед приступом пациент по-особому ощущает запахи, у него появляются странные чувства.
Покраснение лица, боль в голове сопровождают гипертоническую болезнь. Ключевым симптомом при диагностировании может стать состояние «жара» лица. Болезненный синдром при этом может протекать при тошноте, шаткости походки, сердечной боли, височной пульсации, быстрой утомляемости с черными точками перед глазами.
Онемение, как правило, связано с нервными либо сосудистыми дисфункциями. Состояние отмечается в результате:
- инсульта;
- невралгии тройничного нерва;
- гипертонического криза;
- вегето-сосудистой дистонии;
- мигрени;
- шейного остеохондроза (при защемлении нервного корешка);
- нарушений психического характера, нервозов.