Новые подходы к лечению псориаза: что нужно знать пациентам
- Новые подходы к лечению псориаза: что нужно знать пациентам
- Связанные вопросы и ответы
- Что такое псориаз и каковы его основные симптомы
- Какие факторы могут вызывать псориаз
- Какие методы лечения псориаза были популярны в прошлом
- Какие современные методы лечения псориаза существуют на сегодняшний день
- Какие лекарства используются для лечения псориаза
- Какие изменения в образе жизни могут помочь улучшить состояние пациента с псориазом
- Какие немедикаментозные методы лечения псориаза существуют
- Какие биологические агенты используются для лечения псориаза
- Как можно избежать рецидивов псориаза
Новые подходы к лечению псориаза: что нужно знать пациентам
Pсориаз - хроническое воспалительное заболевание кожи, которое характеризуется появлением на коже сухих, шелушащихся, красных участков. Хотя псориаз не является опасным для жизни, он может вызывать дискомфорт, снижение качества жизни и социальную изоляцию. В последние годы были разработаны новые подходы к лечению псориаза, которые могут помочь пациентам справиться с этим заболеванием.
H2 Новые методы лечения псориаза
Pаботы над новыми методами лечения псориаза ведутся в разных странах мира. Одним из самых перспективных направлений является использование биологических препаратов. Биологические препараты - это лекарства, которые направлены на конкретные белки, участвующие в воспалительных процессах. Они могут быть эффективны для лечения тяжелых форм псориаза, когда другие методы лечения не помогают.
Другой подход к лечению псориаза - использование фототерапии. Фототерапия - это метод лечения, который использует ультрафиолетовое излучение для уменьшения воспалительных процессов на коже. Этот метод лечения может быть эффективен для лечения умеренных и тяжелых форм псориаза.
Новые методы лечения псориаза
Работы над новыми методами лечения псориаза ведутся в разных странах мира. Одним из самых перспективных направлений является использование биологических препаратов. Биологические препараты - это лекарства, которые направлены на конкретные белки, участвующие в воспалительных процессах. Они могут быть эффективны для лечения тяжелых форм псориаза, когда другие методы лечения не помогают.
Другой подход к лечению псориаза - использование фототерапии. Фототерапия - это метод лечения, который использует ультрафиолетовое излучение для уменьшения воспалительных процессов на коже. Этот метод лечения может быть эффективен для лечения умеренных и тяжелых форм псориаза.
Кроме того, исследователи также экспериментируют с использованием иммунотерапии, которая заключается в инокуляции пациентов специальными клетками, которые помогают подавить воспаление. Это может быть особенно эффективно для лечения псориаза, связанного с иммунной системой.
В целом, новые методы лечения псориаза обещают улучшить качество жизни пациентов, страдающих от этой болезни.
H2 Что нужно знать пациентам
Пациенты, которые страдают псориазом, должны знать, что лечение этого заболевания требует индивидуального подхода. Врач должен проанализировать состояние пациента и выбрать наиболее подходящий метод лечения.
Пациенты также должны знать, что лечение псориаза - это длительный процесс. Необходимо соблюдать режим лечения и следовать рекомендациям врача.
Также важно знать, что лечение псориаза может иметь побочные эффекты. Пациенты должны быть готовы к возможным побочным эффектам и обращаться к врачу в случае их появления.
H2 Заключение
Новые подходы к лечению псориаза могут помочь пациентам справиться с этим заболеванием. Однако лечение требует индивидуального подхода и длительного процесса. Пациенты должны быть готовы к возможным побочным эффектам и следовать рекомендациям врача.
Связанные вопросы и ответы:
Вопрос 1: Что такое псориаз
Ответ: Псориаз - это хроническое воспалительное заболевание кожи, характеризующееся появлением красных, шелушащихся и зудящих пятен на коже. Это состояние может быть вызвано генетическими факторами, иммунными нарушениями и стрессом. Псориаз может поражать любую часть тела, но чаще всего встречается на конечностях, животе и голове.
Вопрос 2: Каковы современные методы лечения псориаза
Ответ: Современные методы лечения псориаза включают в себя локальное лечение, системное лечение и фототерапию. Локальное лечение заключается в применении кремов, мазей и лосьонов, содержащих глюкокортикоиды, витамин D3, таурокортикоиды и другие активные вещества. Системное лечение включает в себя приём таких препаратов, как молекулы, блокирующие факторы некроза опухоли (НФО), иммунодепрессанты, биологические препараты и др. Фототерапия заключается в облучении кожи ультрафиолетовыми лучами.
Вопрос 3: Каковы преимущества и недостатки фототерапии при лечении псориаза
Ответ: Фототерапия является эффективным методом лечения псориаза, особенно при лечении тяжёлых форм заболевания. Она способствует уменьшению воспаления, улучшению цвета кожи и снятию зуда. Однако, фототерапия может вызывать побочные эффекты, такие как покраснение кожи, жжение, фотосенсибилизация и риск развития рака кожи. Кроме того, фототерапия может быть неэффективной при лечении псориаза на некоторых частях тела, таких как область паха и голова.
Вопрос 4: Каковы преимущества и недостатки системного лечения псориаза
Ответ: Системное лечение псориаза может быть эффективным при лечении тяжёлых форм заболевания, когда локальное лечение недостаточно. Оно может уменьшить воспаление, улучшить цвет кожи и снять зуд. Однако, системное лечение может вызывать серьёзные побочные эффекты, такие как иммунодепрессия, риск развития инфекций, повышение уровня холестерина и давление, а также увеличение риска развития рака. Кроме того, системное лечение может быть дорогим и требует строгого контроля со стороны врача.
Вопрос 5: Каковы преимущества и недостатки локального лечения псориаза
Ответ: Локальное лечение псориаза является наиболее безопасным и доступным методом лечения. Оно может уменьшить воспаление, улучшить цвет кожи и снять зуд. Кроме того, локальное лечение может быть легко применяться пациентами самостоятельно. Однако, локальное лечение может быть неэффективным при лечении тяжёлых форм псориаза, а также вызывать побочные эффекты, такие как покраснение кожи, жжение и фотосенсибилизация.
Вопрос 6: Каковы альтернативные методы лечения псориаза
Ответ: Альтернативные методы лечения псориаза включают в себя использование натуральных масел, таких как масло авокадо, масло алоэ вера, масло какао, масло кокосовое и масло семян кунжута. Эти масла могут уменьшить воспаление, улучшить цвет кожи и снять зуд. Кроме того, можно использовать натуральные средства, такие как мед, уксус, хлорофилл, кофейная масса и другие. Однако, эффективность этих методов не доказана научными исследованиями, и их использование должно быть рекомендовано врачом.
Вопрос 7: Каковы профилактические меры при псориазе
Ответ: Профилактические меры при псориазе включают в себя избегание стресса, употребление здоровой пищи, регулярные упражнения, избегание сухости воздуха и использование увлажняющих кремов. Кроме того, важно избегать воздействия на кожу химических веществ, таких как парфюмерные продукты, детергенты и другие.
Вопрос 8: Каковы последние достижения в лечении псориаза
Ответ: Последние достижения в лечении псориаза включают в себя разработку новых биологических препаратов, таких как инфликсимаб, эдаликимаб, устиксеклада и другие. Эти препараты блокируют иммунные клетки, которые вызывают воспаление при псориазе. Кроме того, проводятся исследования по разработке новых методов лечения, таких как генная терапия и иммунотерапия.
Что такое псориаз и каковы его основные симптомы
Первичным элементом псориаза является одиночная папула розового или красного цвета, которая покрыта большим количеством рыхлых серебристо-белых чешуек. Важным диагностическим признаком является триада псориаза: феномен стеаринового пятна, терминальной пленки и точечного кровотечения при соскабливании чешуек.
В стадии развития псориаза высыпаний немного, постепенно в течение месяцев и даже лет их количество увеличивается. Псориаз очень редко дебютирует интенсивными и генерализованными высыпаниями, такое начало можно наблюдать после острых инфекционных заболеваний , тяжелых нервно-психических перегрузок и после массивной медикаментозной терапии. Если псориаз имеет такое начало, то высыпания отечные, имеют ярко-красный цвет и быстро распространяются по всему телу, псориатические бляшки гиперемированны, отечны и нередко зудят. Папулы локализуются на сгибательных поверхностях, особенно в области коленных и локтевых суставов, на туловище и волосистой части головы.
Для следующей стадии псориаза характерно появление новых, уже небольших элементов на местах расчесов, травм и потертостей, эта клиническая особенность называется феноменом Кебнера. В результате периферического роста, вновь возникшие элементы сливаются с уже имеющимися и образуют симметричные бляшки или располагаются в виде линий.
В третьей стадии псориаза интенсивность периферического роста бляшек снижается, а их границы становятся более четкими, цвет пораженной кожи приобретает синюшный оттенок, наблюдается интенсивное шелушение на всей поверхности элементов. После окончательной остановки роста бляшек псориаза по их периферии образуется псевдоатрофический ободок - ободок Воронова. При отсутствии лечения псориаза бляшки утолщаются, иногда можно наблюдать папилломатозные и бородавчатые разрастания.
В стадии регресса симптоматика псориаза начинает угасать, при этом нормализация кожи идет от центра пораженной поверхности к периферии, сначала исчезает шелушение, нормализуется цвет кожных покровов и в последнюю очередь исчезает инфильтрация тканей. При глубоких поражениях псориазом и при поражениях тонкой и рыхлой кожи иногда может наблюдаться временная гипопигментация после очищения кожи от высыпаний.
Экссудативный псориаз отличается от обычного наличием корко-чешуек на бляшках, которые образуются за счет пропитывания экссудатом, в складках тела может быть мокнутие. В группу риска по заболеваемости экссудативным псориазом попадают больные сахарным диабетом , люди с гипофункциями щитовидной железы ( гипотиреоз ) и имеющие избыточную массу тела. Пациенты с такой формой псориаза отмечают зуд и жжение на пораженных участках.
Псориаз, протекающий по себорейному типу, локализуется на участках, склонных к себорее . Большое количество перхоти не позволяет вовремя диагностировать псориаз, так как она маскирует псориатическую сыпь. Со временем участки кожи, пораженной псориазом, разрастаются и переходят на кожу лба в виде «псориатической короны».
У людей, которые заняты тяжелым физическим трудом, чаще встречается псориаз ладоней и подошв . При таком виде псориаза основная часть высыпаний локализованы на ладонях, на теле встречаются лишь единичные участки сыпи.
Пустулезные формы псориаза начинаются с одного небольшого пузырька, который быстро перерождается в пустулу, а при вскрытии образует корку. В дальнейшем процесс распространяется на здоровую кожу в виде обычных псориатических бляшек. При тяжелых формах генерализованного пустулезного псориаза на инфильтрированной коже могут появляться внутриэпидермальные мелкие пустулы, которые сливаясь, образуют гнойные озера. Такие пустулы не склонны к вскрытию и подсыхают в коричневые плотные корочки. При пустулезных формах псориаза поражения симметричные, часто в процесс вовлекаются ногтевые пластины.
Артропатическая форма псориаза является одной из тяжелых, наблюдается боль без деформации сустава, но в некоторых случаях сустав деформируется, что приводит к анкилозу . При псориатических артритах симптоматика псориаза со стороны кожи может наступить гораздо позже, чем артралгические явления. В первую очередь поражаются мелкие межфаланговые суставы и уже позднее в процесс вовлекаются крупные суставы и позвоночник. Из-за постепенно развивающегося остеопороза и деструкции суставов артопатическая форма псориаза часто заканчивается инвалидизацией больных.
Помимо высыпаний на коже при псориазе наблюдаются вегетодистонические и нейроэндокринные расстройства, в моменты обострений пациенты отмечают повышение температуры. У некоторых больных псориазом может быть астенический синдром и атрофия мышц, нарушения работы внутренних органов и симптомы иммунодефицитов. Если псориаз прогрессирует, то висцеральные нарушения становятся более выраженными.
Псориаз имеет сезонное течение, большая часть рецидивов наблюдаются в холодное время года и очень редко псориаз обостряется летом. Хотя в последнее время смешанные формы псориаза, рецидивирующие в любое время года, диагностируют все чаще.
Какие факторы могут вызывать псориаз
Какие именно псориаз причины имеет для возникновения и развития в организме, медицина не может дать однозначного ответа. Патогенез и этиология находятся в стадии постоянного изучения. Результаты исследований предполагают, что наиболее вероятны неврогенная, наследственная и инфекционная природа возникновения. Мультифакторное заболевание – наиболее точная характеристика. Также псориаз причины может иметь такие:
- неврологические и эндокринные расстройства;
- травмы кожи и солнечные ожоги;
- нарушение обмена веществ;
- иммунные нарушения;
- стрессы.
Особенности развития болезни
Псориаз передается по наследству. Если у родителей стоит такой диагноз, с вероятностью до 60% ребенок будет иметь аналогичную патологию кожи. В семье, где только мама или папа с псориазом, показатель снижается до 25%. Заразен ли псориаз – актуальный вопрос для тех, кто раньше не сталкивался с ним. Нет, можно не переживать. Болезнь не передается при контакте никоим образом. Активное отшелушивание бляшек происходит из-за патологического деления клеток. В норме у здорового человека цикл созревания составляет около месяца. Псориаз ускоряет процесс до нескольких дней.
Цикл развития заболевания проходит несколько этапов. Различают три стадии псориаза: прогрессирующую, стационарную и регрессирующую. Появиться первая симптоматика может очень внезапно и активно. Мелкие узелковые высыпания имеют классические признаки псориаза в виде зуда и сероватых чешуек, постепенно разрастаясь на коже. Стационарная форма болезни находится в стадии затишья, то есть без поражения новых участков тела. Регрессирующая стадия очень долгожданная для каждого пациента, когда бляшки уменьшаются, исчезают, напоминая о себе только бледными контурами депигментированных зон эпидермиса. Это не выздоровление, но ремиссия. У некоторых пациентов она длится годами. Обострение болезни может начаться в любой момент.
Какие методы лечения псориаза были популярны в прошлом
Коллективом кафедры дерматовенерологии МАПО СПб в 1994 году был внедрён метод лечения псориаза с применением УФО крови — фотомодификации крови ультрафиолетом.
О способности солнечного света благотворно влиять на кожу при многочисленных болезнях, в том числе и псориазе, было известно с незапамятных времён. В начале ХХ века группа немецких учёных предположила: поскольку ультрафиолет оказывает лечебный эффект, воздействуя на открытую кожу, то этот эффект, вероятно, будет возникать и при воздействии ультрафиолета на кровь. Ведь это тоже своего рода ткань. Это предположение подтвердил первый сеанс воздействия УФО на кровь, который провели в Германии в 1924 году.
Лечебный эффект ультрафиолетовых лучей на кровь связан с глубокими структурными изменениями на молекулярно-атомном уровне, которые улавливаются иммунокомпетентными органами — печенью, селезёнкой, костным мозгом и лимфоидной тканью. Эти изменения расцениваются органами как сигнал тревоги, в связи с чем они вырабатывают в десятки раз больше иммунных комплексов. Ультрафиолет в этом случае является своеобразным "кнутом", который принуждает организм резко повысить защитные силы для борьбы с болезнью.
 УФО крови
УФО крови
Также стоит отметить РТ-эффект — размуровывающую терапию ультрафиолета . Этот метод лечения важен, учитывая хронический характер псориаза, сопряжённого с многочисленными осложнениями внутренних органов, вызванных разнообразными микробными возбудителями. Чем дольше микробы находятся в организме, тем шире становится их ареал обитания. Эти микроскопические существа через кровь и лимфоток захватывают всё новые и новые анатомические области. Попадая в ткани, они стремятся как можно глубже проникнуть в межклеточные пространства. Там они формируют микроколонии, защищённые остатками отмерших, разрушенных клеток и лейкоцитарным валом. Благодаря этому микроорганизмы могут годами находиться вне зоны досягаемости для антибиотиков. Недостаток питательных веществ они легко компенсируют, входя в состояние анабиоза — нечто среднее между жизнью и смертью.
.Какие современные методы лечения псориаза существуют на сегодняшний день
Псориаз является хроническим воспалительным мультисистемным заболеванием, причина которого науке до сих пор окончательно неизвестна, но его генетическая природа доказана.
Несмотря на то что нет определенной мутации, которая обязательно приведет к возникновению псориаза, существует множество вариантов генов, повышающих риски его развития.
Идентифицировано несколько геномных локусов, наиболее важным из которых является PSORS1 — локус восприимчивости к псориазу, который отвечает за 35–50 % наследования заболевания.
Однако генетические факторы риска — вовсе не приговор. Доказано, что если болен один из родителей, вероятность, что заболеет и ребенок, составляет от 25 % до 40 %, а если оба — риски увеличиваются до 60 %.
Псориаз — гетерогенное заболевание с точки зрения генетики, поэтому не поддается излечению. Прогноз непредсказуем и индивидуален в каждом отдельном случае.
На сегодняшний день псориаз остается неизлечимым заболеванием, однако врачи имеют в арсенале много современных методов терапии, что позволяет добиться контроля над заболеванием. Продолжительность клинической ремиссии может варьировать от нескольких месяцев до нескольких лет. Предсказать, как именно будет протекать псориаз у конкретного пациента, довольно трудно. Некоторые люди достигают спонтанной ремиссии без видимой причины.
Распространенность заболевания
В Беларуси, согласно официальным данным, насчитывается 34 тысячи человек с диагнозом «псориаз», из них 10 % — дети в возрасте до 18 лет. И это только те пациенты, которые обращаются за медицинской помощью в учреждения здравоохранения, исключая тех, кто лечится самостоятельно или даже не подозревает о своем заболевании.
За 10-летний период наблюдения заболеваемость псориазом демонстрирует тенденцию к росту со средним темпом прироста 3,3 %. Из-за значительного удельного веса в структуре заболеваний псориаз называют «болезнью цивилизации».
Какие лекарства используются для лечения псориаза
 Лечение псориаза // Источник: Unsplash
Лечение псориаза // Источник: Unsplash
Местное лечение псориаза включает в себя кремы, мази, лосьоны для нанесения на пораженные участки тела и применяется при легких и среднетяжелых формах псориаза. Сюда относятся:
- глюкокортикостероиды (бетаметазон, триамцинолон, флуоцинолон и др.). Это гормональные препараты, тормозящие воспалительный процесс, активность иммунных реакций и скорость деления клеток кожи. Шелушение в области псориатических бляшек при этом уменьшается. К побочным эффектам глюкокортикостероидов относятся «привыкание» кожи и ее атрофия, особенно в области лица и естественных складок. Поэтому гормональные мази и кремы нельзя применять длительно.
- кальципотриол (аналог витамина D3) также подавляет деление кератиноцитов. Как правило, хорошо переносится и чаще всего применяется в сочетании с глюкокортикостероидами. Не следует применять вместе с препаратами салициловой кислоты, поскольку последняя приводит к инактивации кальципотриола .
- салициловая кислота (Коломак) оказывает тормозящее деление на процесса деления клеток и снимает воспаление.
В зависимости от характера кожных изменений в местном лечении псориаза применяются также мази, содержащие оксид цинка, деготь, борную кислоту.
Фототерапия (светолечение) широко применяется в терапии тяжелого, рецидивирующего псориаза и включает в себя, прежде всего, лечение ультрафиолетовыми лучами. При этом подавляется чрезмерная активность местного иммунитета и воспалительные реакции кожи. Следует учитывать, что при любой фототерапии наблюдаются такие побочные эффекты, как эритема (покраснение) и иссушение кожи в области применения.
- БУФ-терапия использует Б-ультрафиолетовые лучи. Облучению подвергается все тело или ограниченные участки. Существует специальное оборудование для пациентов с небольшими участками поражения, которое позволяет самостоятельно проводить сеансы фототерапии дома.
- ПУВА-терапия (PUVA=Psoralen+Ultraviolet A) представляет собой сочетание облучения ультрафиолетом А с системным применением препаратов-фотосенсибилизаторов (псораленов). Перед тем, как больной помещается в специальную кабину, оснащенную УВА-лампами, он принимает таблетку, содержащую препарат из группы псораленов. Псоралены повышают чувствительность кожи к ультрафиолетовым лучам. Для достижения ремиссии необходимо провести от 10 до 30 сеансов. Пероральное применение псоралена часто вызывает тошноту и головокружение, поэтому его часто заменяют приемом ванны с раствором, содержащим препарат. ПУВА-терапия обладает однако рядом серьезных побочных эффектов. В связи с тем, что УФ-лучи достигают хрусталика глаза, велика вероятность катаракты. Кроме того, после большого числа сеансов возрастает риск развития раковых заболеваний кожи, особенно в области гениталий у мужчин. В связи с этим ПУВА-терапия применятся с большой осторожностью и только в ситуациях, когда местная терапия не эффективна.
Системная терапия применяется в тяжелых случаях и подразумевает прием препаратов, подавляющих иммунитет и снижающих активность деления клеток. Большинство препаратов системного действия назначаются внутрь или в инъекциях и обладают целым рядом побочных эффектов, прежде всего связанных с угнетением иммунитета и токсическим воздействием на внутренние органы, в первую очередь, на печень и почки. Поэтому системная терапия назначается строго индивидуально и проводится под контролем анализов крови. К препаратам этой группы относятся:
- метотрексат (тормозит синтез ДНК в клетках и таким образом действует цитостатически, т.е. подавляет скорость деления клеток);
- препараты ретиноевой кислоты (Ацитретин) , тормозящие чрезмерное ороговение клеток,
- циклоспорин А (Сандиммун-Неорал), подавляющий выработку провоспалительных цитокинов в Т-лимфоцитах и таким образом снимающий воспаление кожи.
- антитела к ФНО-α (инфликсимаб) блокируют действие фактора некроза опухоли, мощного воспалительного агента, и тем самым нормализуют процесс деления и дифференцировки кератиноцитов.
Какие изменения в образе жизни могут помочь улучшить состояние пациента с псориазом
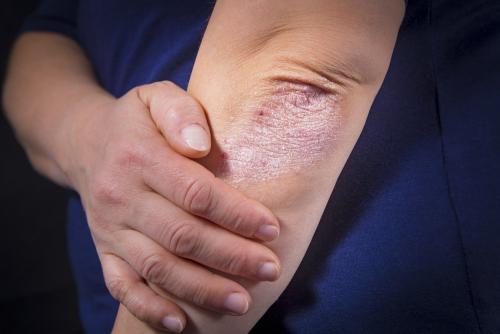
Псориаз может возникнуть у человека в любом возрасте. В большинстве случаев это возраст от 15 до 25 лет, либо после 50. Заболевание может быть спровоцировано различными факторами — наследственной предрасположенностью, алкогольной зависимостью или стрессом. В начале болезни на коже появляются характерные шелушащиеся бляшки и кожный зуд . Поражению подвергается поверхность кожи, а в особо тяжелых случаях — и суставы.
Наиболее эффективно лечение на ранней стадии, когда бляшки появляются на руках. Поставить диагноз может только врач-дерматолог. Обострения заболевания могут длиться до 15 дней и часто случаются с наступлением холодной погоды. Самая большая ошибка пациентов — самолечение, особенно с применением сильнодействующих гормональных мазей, имеющих множество побочных эффектов.
Поражения кожи при этом заболевании приводят к целому ряду неприятных последствий — болям, ограничениям при выполнении некоторых видов работ, трудности в общении с людьми. В некоторых случаях развивается псориатический артрит, при котором, помимо кожи, поражаются и суставы. Без необходимого лечения он может привести к инвалидности.
К сожалению, это кожное заболевание полностью не излечивается. Но, как и в случае с другими хроническими заболеваниями, можно добиться длительного улучшения состояния пациента при выполнении всех необходимых рекомендаций, использовании правильно подобранных медикаментов. Кожные формы псориатической болезни поддаются успешному лечению. Улучшение состояния пациента возможно не только при медикаментозном лечении, но и при соблюдении специальной диеты . Для успеха лечения категорически запрещается употребление алкогольных напитков и курение.
Какие немедикаментозные методы лечения псориаза существуют
Для псориаза волосистой части головы характерна «псориатическая корона», когда бляшки псориаза выходят с волосистой части головы на кожу лба, заушных складок или шеи. Для лечения применяют мази, пасты, лосьоны и шампуни.
Хорошо зарекомендовали себя средства с дегтем, цинком, салициловой кислотой и глюкокортикостероидами:
- Белосалик и Дипросалик в виде мази и лосьона. В состав входит бетаметазон и салициловая кислота. Снимают воспаление, зуд, отшелушивают чешуйки. Комбинация двух активных веществ повышает эффективность препаратов. Салициловая кислота улучшает проникновение гормона и усиливает его действие. Лосьон Белосалик выпускают с удобной насадкой-распылителем.
- Ксамиол гель, Дайвобет мазь. Содержат кальципотриол и бетаметазон. Препараты тормозят избыточное деление клеток эпидермиса, оказывают противовоспалительное, противозудное и иммуносупрессивное действие.
- Скин-кап и Цинокап (аэрозоль, крем). Содержат пиритион цинка. Применяют, если нет выраженного воспаления, при красноте, шелушении и зуде.
Правильный уход за кожей головы сокращает период обострения и продлевает период ремиссии болезни. Для мытья головы пациентам с псориазом рекомендуют шампуни с дегтем Фридерм-деготь и с цинком Фридерм-Цинк, Циновит, Белосалик, Скин-кап. Их применяют 2-3 раза в неделю. Шампуни тормозят излишний рост клеток эпидермиса, оказывают противовоспалительное, вяжущее и противогрибковое действие.
Итак, псориаз — это хроническое воспалительное заболевание с периодами обострения и ремиссии. Точные причины его возникновения не выяснены. Полностью вылечить псориаз нельзя. Комплексная терапия, соблюдение диеты, здоровый образ жизни облегчают течение болезни, снижают число обострений и улучшают качество жизни пациентов.
При легких формах псориаза назначают негормональные средства. При тяжелых врачи используют гормоны-глюкокортикоиды и препараты, подавляющие иммунитет.
При поражении псориазом волосистой части головы помогают мази, лосьоны, аэрозоли и шампуни с бетаметазоном, кальципотриолом, цинком и салициловой кислотой.
Какие биологические агенты используются для лечения псориаза
Гормоны из группы глюкокортикостероидов входят в число антипсориатических препаратов первой линии, то есть тех, с которых лечение начинают. Эти гормоны сокращенно называют глюкокортикоидами, кортикостероидами или даже просто стероидами, хотя последнее не совсем корректно. Название этой группы гормонов отражает их принадлежность к стероидам — веществам, главной и системообразующей молекулой которых является циклопентанопергидрофенантрен . Знаменитые «стероиды» бодибилдеров тоже содержат эту молекулу. К глюкокортикоидам относят лишь те стероиды, что способны повышать уровень глюкозы в крови. Термин же « кортикостероиды » очерчивает круг стероидов, происходящих исключительно из коркового слоя, или кортекса, надпочечников.
Природные гормоны из надпочечников животных — кортизон и гидрокортизон ( кортизол ) — были выделены еще в первой половине XX века. Благодаря широкому спектру действия на разные процессы в организме (общий обмен веществ, водно-электролитный обмен и др.) их применяли для лечения различных заболеваний. Затем появилась возможность усовершенствовать их путем химического синтеза — чтобы они действовали сильнее и прицельнее. Так появились:
- преднизолон , в четыре раза превосходящий кортизол по глюкокортикоидной (влияющей на обмен глюкозы) активности;
- флудрокортизон , превосходящий кортизол не только по глюкокортикоидной, но и по минералокортикоидной активности;
- бетаметазон , в 25 раз превосходящий кортизол по глюкокортикоидной активности и не влияющий на водно-солевой обмен; структура вещества позволяет применять его местно на коже и слизистых.
Хотя эти гормоны давно известны, ученые лишь приоткрыли завесу тайны над молекулярными основами их действия. Известно, что они проникают внутрь клетки и соединяются со специальными внутриклеточными глюкокортикоидными рецепторами. Комплекс гормон—рецептор транспортируется в ядро, где взаимодействует с участками ДНК GRE ( glucocorticoid response elements ) в промоторах ряда генов, регулируя таким образом их активность. Стероиды, в частности, контролируют экспрессию генов таких факторов транскрипции, как активаторный белок 1 ( AP-1 ) и ядерный фактор каппа-би ( NF-kB ). А они, в свою очередь, регулируют работу генов цитокинов, молекул адгезии, протеиназ и других веществ, участвующих в иммунном ответе и воспалении.
Глюкокортикоиды — мощные иммуносупрессоры и регуляторы воспаления. На иммунную систему они действуют неизбирательно, вмешиваясь в работу чуть ли не всех ее звеньев. В частности, они влияют на дифференцировку и/или функции макрофагов, нейтрофилов, моноцитов, Т- и В-лимфоцитов. При псориазе глюкокортикоиды оказывают противовоспалительное действие за счет угнетения синтеза простагландинов, лейкотриенов и цитокинов, уменьшения проницаемости кровеносных сосудов для клеток и жидкости, снижения хемотаксиса иммунокомпетентных клеток и их активности, а также подавления активности фибробластов.
Для лечения псориаза кортикостероиды назначают как наружно (мази, кремы, лосьоны, крело — что-то среднее между кремом и лосьоном), так и внутрь (таблетки, растворы и суспензии для инъекций); выбор препарата и его лекарственной формы зависит от стадии и степени тяжести заболевания. Из-за побочных действий этих препаратов их назначение внутрь стараются отложить настолько, насколько это возможно.
Парацельс , известный врач эпохи Ренессанса, утверждал, что лекарство и яд различает лишь доза. Справедливо это и для глюкокортикоидов: при длительном и/или неадекватном их применении повышается риск побочных эффектов. В связи с тем, что эти гормоны влияют на все виды обмена — углеводный, белковый, жировой и минеральный, — злоупотребление ими серьезно нарушает множество процессов в организме. Например, они стимулируют глюконеогенез (образование глюкозы из неуглеводных веществ) в печени, увеличивают концентрацию глюкозы в крови, что может вести к «стероидному» сахарному диабету. По симптомам он схож с сахарным диабетом II типа: постепенное развитие мышечной слабости и зуда кожи, нарушение зрения, изменения нервов и сосудов. Влияние на белковый обмен характеризуется угнетением синтеза и ускорением распада белков, что особенно выражено в коже, мышцах и костях и ведет к атрофии кожи и мышц, замедлению заживления ран. Влияние на обмен жиров заключается в расщеплении жира в тканях конечностей и его накоплении в туловище и лице: формируется так называемое лунообразное лицо.
Как можно избежать рецидивов псориаза
В то же время успех лечения зависит больше не от «волшебных» мазей и таблеток, а от усилий самого пациента по изменению образа жизни.
Что можно и что нельзя кушать при псориазе? Сейчас будет удивительный для строгого врача ответ — «можно» практически все. Убедительных научных данных, свидетельствующих о пользе или вреде тех или иных диет при псориазе, нет. Ходят легенды о «пользе» голодания, неких «чисток организма», диет с названиями в виде красивых иностранных фамилий. Некоторые авторы указывают на необходимость ограничения жиров, советуют употреблять больше рыбы. Существуют статьи, в которых рекомендуют употреблять белое мясо индейки…
Но правда в том, что помогали эти советы в основном тем, кто мог сам себя убедить в их эффективности. Хотя лично я видел и жуткие, вплоть до развития эритродермии (состояния, когда непораженной кожи не остается вовсе), осложнения от голодания и таких диет.
Единственный «продукт питания», который однозначно ухудшает течение псориатической болезни независимо от индивидуальных особенностей пациента, — это алкоголь. От него следует однозначно отказаться на момент прогрессирования заболевания и по возможности существенно ограничить его потребление во время ремиссии.
Тем не менее в отдельных случаях некоторые пациенты замечают связь обострений псориаза с употреблением определенной пищи. Это индивидуальные особенности пациентов. Следует временно отказаться от такой пищи и пройти обследование у гастроэнтеролога. При выявлении заболеваний ЖКТ их следует пролечить. После этого есть вероятность, что пища, на которую псориатик реагировал обострением, больше не будет вызывать подобных эффектов.
Еще раз подчеркну, что убедительных научных данных, свидетельствующих об однозначной пользе диеты, не существует. В последнее время появились статьи о большей частоте нарушений толерантности к глюкозе, жировых поражений печени у псориатиков по сравнению с таковыми в популяции. Вряд ли эти данные должны стать основанием для наложения полного запрета на жирное и сладкое, однако диета должна быть сбалансированной по жирам и углеводам (впрочем, это касается вообще всех).
Гигиена. Купаемся чаще, но кожу не пересушиваем! Теплая вода без перепадов в ту или иную сторону (закаливание или горячие ванны — это уже часть индивидуально назначаемого лечения). Не использовать щетки, жесткие мочалки, антибактериальное мыло или специальные шампуни. Все лечебные препараты вводить строго после совета врача. Однозначное «нет» жестким полотенцам. После купания кожу промакивают (а не растирают) мягким пушистым полотенцем и на влажную кожу наносят увлажняющее средство (эммолент). Постоянное использование увлажняющих средств рекомендовано даже при ремиссии — это позволяет избегать чрезмерной сухости кожи и часто предотвращает рецидивы.