Чешутся и воспалились веки. Определение болезни. Причины заболевания
- Чешутся и воспалились веки. Определение болезни. Причины заболевания
- Чешутся веки глаз причина. Почему чешутся глаза?
- Чешутся ресницы лечение. Блефарит: причины, виды, симптомы и лечение
- Чешется веко и покраснело. Чешуйчатый блефарит
- Чешутся веки в уголках глаз. Глаза чешутся и слезятся: причины зуда
- Чешутся веки аллергия. Причины воспаления
- Чешутся верхние веки. По каким причинам возникает атопический дерматит на веках?
- Чешутся веки народные средства. Аллергия
Чешутся и воспалились веки. Определение болезни. Причины заболевания
Конъюнктивит — это воспаление слизистой оболочки глаза (конъюнктивы), вызванное аллергической реакцией, бактериями, вирусами, травмой или попаданием в глаз инородного тела. Заболевание проявляется отёком, покраснением, водянистыми или гнойными выделениями.
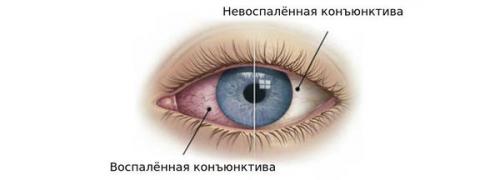
В России воспалительными заболеваниями глаз страдает до 18 млн человек, конъюнктивит среди них встречается у 12 млн пациентов. По статистике, на конъюнктивит приходится 40 % от всех заболеваний, выявленных на первом приёме у офтальмолога. Заболевание поражает все возрастные группы, включая новорождённых (неонатальный конъюнктивит), которые тяжело переносят конъюнктивит из-за отсутствия должного иммунитета.
На приёме врачу важно адекватно оценить состояние пациента и исключить другие патологии, поскольку покраснение глаз характерно для многих болезней. К таким заболеваниям относятся воспаление роговицы, сосудистой оболочки и склеры, травмы, приступ глаукомы . Покраснение глаз часто не кажется пациентам опасным симптомом, и они лечатся самостоятельно, не обращаясь к врачу. Самолечение опасно тем, что заболевание может привести к серьёзным осложнениям. В некоторых случаях конъюнктивит проходит самостоятельно, но в остальных переходит в хроническое состояние с периодическими рецидивами.
Возбудителями заболевания могут быть:
- стафилококк;
- стрептококк;
- гемофильная палочка;
- пневмококк;
- гонококк;
- дифтерийная палочка;
- хламидии;
- вирусы (например, аденовирусы);
- грибы ( актиномицеты, аспергиллы ).
- .
Чешутся веки глаз причина. Почему чешутся глаза?
Нередко многие из нас испытывали зуд глаз, но когда постоянно и сильно чешутся глаза – это приводит к жуткому дискомфорту, лица женского пола лишены возможности нанести макияж, у мужчин постоянно красные веки, глаза, затруднена фокусировка при длительной зрительной нагрузки, так как постоянно нам хочется глаза почесать.
Что с этим делать? Давайте для начала разберемся в причинах данного зуда.
Одна из основных причин – хроническое или острое воспаление век. В основном, вызванное сапрофитным клещом Demodex (демодекс). Заболевание называется – демодекоз, главной жалобой при данном заболевании – чешутся глаза.
По статистике демодекс выявляется у 80% населения, но не у всех он вызывает данное состояние. В норме он живет в толще волосяного фолликула , 1-2 особи и ни чем нас не беспокоит. Когда же возникают благоприятные условия жизни на поверхности кожи век, лица (при снижении иммунитета, заболеваниях пищеварительного тракта), он выползает наружу и активно начинает размножаться. Демодекс продуцирует огромное количество продуктов обмена веществ, которые в свою очередь оказываются на поверхности ресниц в виде «муфт», корочек, на кожи век и раздражают наши нервные клеточки, тем самым появляется нестерпимый и постоянный зуд.
Чем опасен демодекоз?
В первую очередь он может активно размножаться и с кожи век, ресниц перескакивать на кожу лица, провоцируя развитие розацеа, угревой сыпи. Во вторых, демодекоз- это заразное заболевание и может передаваться вашим близким (особенно при сниженном иммунитете), поспав с вами в одной кровати, на вашей подушке, вытираясь утром одним полотенцем. В третьих, не леченное хроническое воспаление век, может привести к обламыванию и нарушению правильного роста ресниц, развития выраженной «сухости глаз» ( что в свою очередь затрудняет фокусировку, снижает зрение, дискомфорт при работе за компьютером), деформации век.
Как проверить есть ли у Вас демодекс?
Для этого необходимо обратиться к врачу-офтальмологу для сдачи анализа ваших ресниц на Demodex (безболезненная процедура, врач аккуратно возьмет под микроскопом 6-8 ресничек с разных областей обоих глаз) и лаборатория через 20 минут представит результат. А если есть проблемы с кожей лица, нужно также посетить к врача-дерматовенеролога .
Если результат положительный, как лечить?
Лечение демодекоза длительное, складывается из трех этапов:
Гигиена век:
- очищение век противомикробным мылом или специальными бережными растворами (чтобы избежать сухости кожи)
- тепловые компрессы век (используется ватные диски, теплый раствор ромашки и специальные лосьоны для очищения кожи и ресниц)
- самомассаж век со специальными противодемодекозными гелями
- Противопаразитарное лечение, определяет только врач-офтальмолог, в зависимости от выявленного количество особей клеща в анализе.
- Противовоспалительное лечение:
- массаж век врачом- офтальмологом
- физиопроцедуры (магнитотерпия) для снижения воспаления в веках
Данные процедуры проводятся только в комплексе, безболезненные, комфортно переносятся в любом возрасте, количество их определяет врач-офтальмолог.
Остальными причинами зуда век, которые реже встречаются, могут быть:
- аллергия (для уточнения диагноза проводится биомикроскопия и сдаются анализы крови -ОАК, Jg E, эозинофильный катионный белок)
- выраженная стадия «синдрома сухого глаза» (для уточнения диагноза проводится биомикроскопия, исследование на слезопродукцию).
- назревающий ячмень (биомикроскопия - осмотр за щелевой лампой)
- нарушения обменных процессов, эндокринные заболевания (сахарный диабет, заболевания щитовидной железы, заболевания пищеварительного тракта) в данном случае проводится консилиум с терапевтом, эндокринологом, гастроэнтерологом для выявления причин.
Исходя из этого, необходимо понимать, что зуд - это симптом, проявление которого может быть при разных изменениях в организме, поэтому чтобы исключить серьезные заболевания глаз и организма в том числе, необходимо проконсультироваться со специалистом для получения комплексного лечения и профилактики данного состояния.
Чешутся ресницы лечение. Блефарит: причины, виды, симптомы и лечение
Блефарит – собирательный термин, используемый для обозначения обширной группы воспалительных процессов. При всем многообразии причин и вариантов течения, общим для них является то, что воспаление поражает веки глаза (как правило, края век, т.е. зону ресничных луковиц), плохо поддается лечению и легко принимает хронический и/или рецидивирующий характер. Блефариты являются не только широко распространенной офтальмологической проблемой, но и предметом напряженных дискуссий касательно их диагностики, классификации, понимания этиопатогенетических механизмов (причинно-следственных закономерностей развития) и подходов к лечению. Вероятно, именно сложностями дифференциальной диагностики и различиями во взглядах на патогенез блефарита объясняется противоречивость и неоднозначность статистических данных.
Так, в одних источниках основной причиной объявляется дисфункция мейбомиевых желез и прослеживается статистическая связь с «синдромом сухого глаза», в других – анализируются только случаи блефарита, обусловленные гельминтозом; встречаются также исследования, доказывающие на больших выборках обследованных пациентов, что до половины и более случаев блефарита были неверно диагностированы и неадекватно пролечены.
Большинство авторов сходятся в том, что блефаритам (особенно стафилококковым) подвержены преимущественно женщины, а также в том, что частота воспалений век находится в прямой корреляции с возрастом – пожилые люди по ряду причин блефаритами страдают чаще, чем взрослые, молодые или дети. Однако, и здесь существует альтернативная точка зрения, согласно которой блефарит начинается чаще в детском возрасте, хронифицируется и спустя десятилетия обостряется.
Так или иначе, самим пациентам от этих дискуссий и выкладок едва ли становится легче. Блефарит существенно снижает качество жизни, проявляясь дискомфортной, антиэстетичной (гнойные скопления, шелушение кожи век), а иногда и мучительной воспалительной симптоматикой, требующей длительного и упорного лечения.
Основные симптомы блефарита
Различают три формы блефарита (в другой интерпретации – это три стадии единого процесса):
- простой , или начальный – характеризуется зудом, некоторой припухлостью, отечностью, покраснением век по краю;
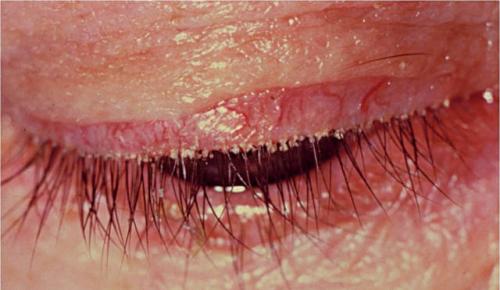
- чешуйчатый – гиперемия и отечность отчетливо выражены; присоединяется шелушение отмершего эпителия, что приводит к образованию характерных «хлопьев» по типу перхоти у ресничных оснований;
- язвенный – вдоль каймы века образуются мелкие эрозии и язвочки, воспаляются ресничные луковицы.
Резко усиливается зуд, при расчесах практически неизбежно инфицируются микротравмы и царапины; выделяется гнойный экссудат, ссыхающийся в очень плотные корки, удалить которые можно только с болезненной повторной травматизацией пораженного участка. Этот этап (или форма течения) блефарита чреват многочисленными осложнениями: может нарушаться или прекращаться рост ресниц, иногда наблюдается выворот века, усиленное слезотечение и пр.
По преимущественной локализации воспалительного процесса различают краевой (передний и задний, в зависимости от глубины поражения края век) и ангулярный (угловой) блефарит, при котором воспаление особенно интенсивно проявляется в углах глазной щели.

Факторы риска и основные этиологические причины
Некоторые особые условия могут способствовать или провоцировать развитие блефарита. К основным из таких факторов относят:
- отказ от оптической коррекции при аметропии (рефракционной недостаточности остроты зрения, особенно по дальнозоркому типу): в отсутствие очков глаз пребывает в постоянном напряжении, утомляется, «тяжелеет», и при рефлекторном трении руками, что выполняет функцию самомассажа, повышается риск инфицирования;
- наличие кариозных зубов, тонзиллита, других очагов хронической инфекции в челюстно-лицевой области, насыщенной кровеносными сосудами и лимфатическими протоками (что также способствует распространению возбудителя);
- эндокринные, гастроэнтерологические и иные расстройства, при которых может меняться биохимический состав секрета сальных желез;
- дефицит витаминов;
- анемия (недостаток гемоглобина в крови);
- постоянное физическое или химическое раздражение (ветром, пылью, интенсивным светом с ультрафиолетовой составляющей, кислотными парами и пр.) – в этом случае, как правило, диагностируется смешанный блефароконъюнктивит, поскольку воспаление века осложняется или сопровождается воспалением конъюнктивы.
Чешется веко и покраснело. Чешуйчатый блефарит
Предположительная причина заболевания - ослабленный иммунитет и наличие у родственников таких заболеваний, как себорейный дерматит, псориаз и нейродерматоз. Спровоцировать появление патологии также способно аутоиммунное воспаление, при котором лейкоциты начинают «нападать» на здоровые клетки эпителия век.
Чешуйчатый блефарит распространяется сразу на оба глаза и проявляется в течение нескольких месяцев и даже лет.
Симптомы заболевания:
- «тяжесть» в веках после сна или длительного смыкания ресниц;
- ощущение «песка в глазах» и зуд в области век;
- появление сильного шелушения на коже век, на веках много чешуек серо-белого цвета, похожих на перхоть;
- покраснение и утолщение краев век.
Лечение заболевания:
При лечении данного вида блефарита нужно устранить воспаление и как можно чаще очищать эпителий. Поэтому может быть назначено следующее лечение:
- 4-6 раз в день промывание век слабощелочным раствором хлорида натрия (0.9%) и натрия гидрокарбоната (2%);
- обрабатывание века мазью, содержащей глюкокортикостероиды и обладающей противовоспалительным действием;
- применение примочек с раствором сульфата цинка 0,25% для улучшения метаболизма кожи век и прекращения образования чешуек.
Чешуйчатый дерматит быстро переходит в хроническую форму с чередованием обострения заболевания и ремиссии. Но правильно выбранное лечение позволяет держать под контролем все проявления болезни.
1
2
Чешутся веки в уголках глаз. Глаза чешутся и слезятся: причины зуда

Если чешутся глаза и опухают веки, необходимо уделить особое внимание органам зрения и, по возможности, обратиться к специалисту.
Причина появления симптома может носить местный или общий характер. Это могут быть заболевания инфекционной природы или побочный эффект от сухости роговицы. Неприятные ощущения в области конъюнктивы, кожи век также могут свидетельствовать о раздражении нервных окончаний.
На вопрос, почему чешутся глаза, офтальмологи дают несколько вариантов ответа:
- Воспалительные глазные заболевания. В данном случае подразумеваются вирусные, демодекозные проявления; ячмень, блефарит, мейбомит и др. При протекании таких патологий нервные рецепторы органов зрения раздражаются. Чешутся глаза в уголках, в области век. Чаще всего, эти симптомы становятся следствием конъюнктивита.
- Аллергические проявления. Глаза чешутся и слезятся, веки опухают, появляются покраснения. Симптомы могут сопровождаться обильными выделениями из носа, заложенностью дыхательных путей. Реакция может быть на пыльцу растений, пищу.
- Реакция на косметические средства, если они по каким-то причинам не подходят человеку. Это могут быть некачественные материалы или те, срок годности которых подошел к концу.
- Синдром «сухого глаза».
- Ответная реакция на раздражители извне такие, как пыль, стиральный порошок, химические взвеси, дым и др.
- Хроническая усталость, недосыпание, гиповитаминоз.
- Длительная работа за компьютером.
- Неправильное применение средств контактной коррекции зрения или некорректно подобранная очковая оптика.
- Симптомы общих заболеваний таких, как диабет, глистная инвазия, болезни печени и почек.
Чешутся веки аллергия. Причины воспаления
Блефарит является полиэтиологическим заболеванием. Факторы делят на неинфекционные и инфекционные.
К первой группе относят:
- Распространение себорейного дерматита. При рецидивах заболевания чешуйки ороговевшей ткани с кожи головы перемещаются на лицо.
- Аллергия на продукты питания, пыльцу растений, шерсть животных. Аллергическая форма болезни характерна для астматиков, детей, женщин, которые пользуются некачественной косметикой.
- Обострение розацеа. Как и в случае с себореей, при рецидиве папулы, пустулы и отек переходят на кожу век.
- Реакция на внешние раздражители — химические испарения, дым, производственную пыль.
- Осложнение офтальмологических заболеваний — дакриоаденита, кератита, конъюнктивита, синдрома сухого глаза.
Блефарит нередко сопровождает сахарный диабет и метаболический синдром. При нарушении обмена веществ изменяется биохимический состав секрета мейбомиевых желез, расположенных на краях век и вырабатывающих маслянистый компонент слез. Густой секрет закупоривает слезные протоки, из-за чего развивается воспаление.
Инфекционный блефарит инициируют:
- Бактериальная инфекция. Чаще возбудителем становится золотистый стафилококк, который диссеминирует из ближайших инфекционно-воспалительных очагов. Первопричиной может быть стафилококковый гайморит, тонзиллит, фронтит или запущенный кариес. В редких случаях причиной болезни выступает кишечная палочка.
- Демодекоз — активация клеща демодекса. Клещи принадлежат к неспецифической кожной флоре. В небольшом количестве эти паразиты постоянно присутствуют на коже, не причиняя вреда. Если у человека снижается иммунитет, клещи начинают размножаться, и тогда не обойтись без применения противопаразитарных средств местного действия.
- Самозаражение или прямое занесение инфекции. Патогенные микроорганизмы попадают в глаза с грязных рук. Это самая частая причина воспаления при незафиксированных офтальмологических отклонениях. Отказ от очков, контактных линз приводит к быстрой утомляемости глаз, вызывая желание потереть их.
- Герпетическая инфекция. Это может быть как первичное заражение вирусом герпеса 1 типа, так и проявление вирусной активности. Попав в организм, герпесвирус остается в нем до конца жизни. Крепкий иммунитет не позволяет вирусу проснуться, но при снижении иммунного статуса высыпания могут поражать не только губы, но и глаза. Справиться с пузырьками помогают противовирусные средства для наружного применения .
- Тяжелая форма туберкулеза. Разрушая легкие, палочки Коха параллельно могут поражать и другие органы.
Чешутся верхние веки. По каким причинам возникает атопический дерматит на веках?
В рамках многочисленных исследований было установлено, что основной причиной атопического дерматита является наследственность. Если заболевание есть хотя бы у одного из родителей, то с вероятностью до 50% оно может появиться и у ребенка. Тем не менее, для запуска патологического процесса необходим некий пусковой фактор, провоцирующий воспаление кожи. У каждого пациента они индивидуальны.
Одной их частых причин возникновения атопического дерматита на веках считается чрезмерная реакция на различные раздражители. Это могут быть химические компоненты в составе очищающих или моющих средств, пищевые продукты, косметика или средства для ухода за кожей, некоторые медикаменты, содержащиеся в воздухе пыль, пыльца растений, секрет насекомых и тому подобное.
Атопический дерматит вокруг глаз чаще отмечается у детей.
Диагностировать заболевание и выявить причину обострений может только врач. Поэтому при возникновении первых признаков атопического дерматита век необходимо обратиться к специалисту.
Вопреки опасениям родителей не бывает атопического дерматита на глазах, высыпания располагаются вблизи глаз на тонкой чувствительной кожи век. Но при выраженном воспелении может наблюдаться покраснение глаз и слезотечение.
Ниже на фото представлено, как протекает атопический дерматит на веках.
Фото 1. Атопический дерматит на веках.
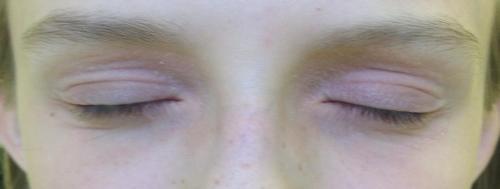
- Когда атопический дерматит поражает веки и область вокруг глаз, может появиться покраснение кожных покров, отек тканей, выраженный зуд, иногда даже может покраснеть и припухнуть склера, расшириться сосуды в глазу. В некоторых случаях атопический дерматит век не сопровождается такой ярко выраженной реакцией, отмечается только шелушение и огрубение или утолщение кожи.
Чтобы подобрать грамотное лечение при атопическом дерматите в области кожи вокруг глаз, нужно уметь правильно диагностировать данное заболевание. Нередко под атопический дерматит под глазами и в периорбитальной области «маскируются» другие виды кожных заболеваний:
- Себорейный дерматит. Характерными признаками данной патологии выступают шелушение кожи, появление желтых корочек в области ресниц и бровей, зуд, выпадение ресниц.
- Медикаментозный дерматит. Он возникает в результате приема некоторых лекарственных препаратов (не только после использования некоторых глазных капель, но приема препаратов внутрь) и физиотерапевтического лечения (например, электрофореза).
- Экзематозный дерматит. Встречается не так часто, высыпания имеют свои особенности, как правило, выражен зуд. Помимо воспаления, сыпи, зуда и шелушения кожи пациенты дополнительно могут жаловаться на боль в глазах.
- Герпетический дерматит. Вирусный герпес может быть локализован не только на губах, половых органах, но и на веках. Отличить его от других форм заболевания можно по такому признаку, как наличие мелких пузырьков с водянистым содержимым. Герпетический дерматит является одним из самых опасных поражений в области глаз, язвы могут распространяться на область глаз и приводить к ухудшению или потери зрения. Заболевание часто протекает с повышением температуры тела и головными болями.
- Контактный дерматит. Имеет аллергическую природу и возникает из-за непосредственного контакта с раздражителем. Чаще всего это декоративная или ухаживающая косметика.
Чешутся веки народные средства. Аллергия
Аллергическая реакция также может привести к покраснению и шелушению кожи вокруг глаз. Одним из аллергических заболеваний с такими проявлениями считается атопический дерматит, симптомы которого включают периодический кожный зуд, покраснение и отшелушивание верхнего кожного слоя. Если течение аллергического заболевания носит хронический характер, то таких изменений не избежать.
Атопический дерматит отличается периодичностью и цикличностью клинического течения. Чаще всего заболевание обостряется в периоды межсезонья. Справиться с такими обострениями помогут антигистаминные препараты, а также специальные мази и гели (Лоризан, Алергозан, Судокрем, Бепантен и др.). В связи с тем, что не каждый из этих препаратов для местного применения обладает универсальностью, нужно посоветоваться с врачом относительно выбора конкретного лекарства.
Среди наиболее частых причин развития симптомов атопического дерматита выделяют:
- Укус насекомого;
- Пищевая аллергия;
- Влияние травы или пыльцы.
При атопическом дерматите поражаются различные участки кожного покрова, но наиболее чувствительной оказывается кожа под глазами. При такой локализации заболевание протекает наиболее болезненно и заметно не только для пациента, но и для окружающих. Лечебная тактика должна бороться как с первопричиной заболевания, так и с возникшими изменениями кожи.
Важно отметить, что у женщин изменения кожи под глазами иногда возникает в ответ на использование косметических средств. Не для каждой кожи подходит та или иная марка косметики, поэтому женщины со склонностью к аллергическим реакциям предпочитают определенные проверенные товары. При подборе косметики для лица желательно отдать предпочтение тем средствам, в составе которых меньше агрессивных веществ, но больше натуральных компонентов.
Если у вас возникли аллергические реакции после применения косметических средств, то необходимо выполнить несколько действий:
- Тщательно и полностью удалить раздражающее вещество с лица. Это можно делать старыми проверенными средствами (крем или молочко), а дополнительно простой водой. Мыло использовать не желательно, так как оно усилит раздражение кожи.
- Наложить на область раздражения успокаивающие примочки с настоем или отваром трав, а затем смазать кремом с натуральными компонентами (крем также должен быть проверенным). Хорошо также использовать пантенол, но только в том случае, если у вас нет на него аллергии. Важно избегать попадания крема в глаза, так как это усилит раздражение.
- В качестве примочек можно использовать отвар ромашки, она обладает противовоспалительным и заживляющим действием. После примочки кожу следует смазать увлажняющим кремом. Если нет подходящего крема для увлажнения, то подойдет детский крем, так как он всегда гипоаллергенный и содержит минимальное количество вредных добавок.
- Если косметическое средство привело к покраснению кожи, то не стоит пользоваться им повторно. Как минимум сутки после развития аллергической реакции следует вообще отказаться от использования любых косметических средств.